Terugkoppeling ‘Hoe ben jij geïnformeerd over de kenmerken van jouw soort borstkanker (of DCIS)?'
Er is steeds meer mogelijk bij de behandeling van borstkanker of een mogelijk voorstadium hiervan (DCIS). De behandelingen worden meer op maat. De ‘kenmerken’ van jouw soort borstkanker (‘tumorkenmerken’) of DCIS bepalen mede wat de beste behandeling kan zijn.
In deze B-force peiling vroegen wij ons af wat je weet van jouw kenmerken, óf, hoe, wanneer en door wie je hierover bent geïnformeerd en of dit naar tevredenheid was.
Tot slot vroegen we of je je hebt voorbereid over gesprekken met zorgverleners in het ziekenhuis rondom kenmerken van borstkanker of DCIS. Specifiek vroegen we naar genprofieltest(en), het boekje ‘Wat voor borstkanker heb ik?’ en B-bewust.
Veel dank aan de respondenten die de vragenlijst hebben ingevuld – maar liefst 1.328 respondenten met borstkanker of DCIS vulden de vragenlijst volledig in.
Achtergrondkenmerken van de invullers (respondenten)
99% van de invullers is vrouw, onder de respondenten zijn 8 mannen.
Bij 93% was er sprake van borstkanker (n=1230), 7% had DCIS (n=98). Bij de respondenten met borstkanker heeft 90% (n=1.089) geen uitgezaaide borstkanker, bij 10% (n=125) is dit wel het geval. 16 respondenten geven aan dit niet te weten.
Leeftijdscategorie
- Tussen 18 en 39 jaar 4%
- Tussen 40 en 59 jaar 51%
- Tussen 60 en 74 jaar 40%
- 75 jaar of ouder 4%
Opleidingsniveau*
- Praktisch 11%
- Middelbaar 39%
- Theoretisch 50%
*21 respondenten (2%) wilden dit liever niet zeggen.
Aantal jaren sinds (meest recente) diagnose
- Korter dan 2 jaar geleden 21%
- Tussen de 2 en 5 jaar geleden 25%
- Tussen de 5 en 10 jaar geleden 33%
- Langer dan 10 jaar geleden 21%
Leeftijd én aantal jaren sinds diagnose**
- 59 jaar of jonger, diagnose korter dan 5 jaar geleden 32%
- 60 jaar of ouder, diagnose korter dan 5 jaar geleden 14%
- 59 jaar of jonger, diagnose 5 jaar of langer geleden 23%
- 60 jaar of ouder, diagnose 5 jaar of langer geleden 31%
**Leeftijd en aantal jaren sinds diagnose hangen samen. Jongere respondenten hadden vaker meer recent een diagnose), vandaar dat we deze hebben samengevoegd als verdieping op beide achtergrondkenmerken, zodat we een meer genuanceerd beeld kunnen schetsen bij analyse op achtergrondkenmerken indien er een verschil in verdeling van 10% of meer is gevonden.
Diagnoseziekenhuis (n=1265, excl. anders)
- Academisch (UMC)/ AVL 10%
- Topklinisch 55%
- Perifeer 35%
In totaal werden de respondenten in 65 verschillende ziekenhuizen gediagnostiseerd. Onder ‘anders’ vallen buitenlandse ziekenhuizen of een radiotherapeutisch instituut.
Behandelfase
- Nu behandeling(en) 30%
- Geen behandeling meer, wel nog nacontroles 44%
- Geen behandeling meer en geen nacontroles 24%
Vijf respondenten (0,5%) geven aan nog te moeten starten. Negen respondenten (1%) geven aan nooit eerder behandeld te zijn, omdat er wordt gewacht om te kijken hoe het gaat (al dan niet met periodieke controles). Eveneens negen respondenten (1%) zijn wel eerder behandeld, maar er is besloten om te wachten met nieuwe behandelingen en te kijken hoe het gaat.
Ook vroegen we welke behandelingen respondenten hebben (gehad) of nog moeten krijgen. Figuur 1 geeft een overzicht.
De meeste respondenten zijn of worden bestraald (67%). Vaak is de behandeling bij borstkanker een combinatie van een operatie en een aanvullende behandeling, zoals bestraling. Meer dan de helft van de respondenten kreeg (ook) anti-hormonale therapie. Chemotherapie zonder operatie komt bijna niet voor. Onder ‘anders’ worden immunotherapie en PARP-remmers genoemd en een toelichting op de bestaande antwoordcategorieën.
Kenmerken van de tumor
Na een korte toelichting over tumorkenmerken, vroegen we aan de respondenten met invasieve borstkanker wat zij weten van hun kenmerken van de tumor rondom de diagnose borstkanker. Figuur 2 geeft een samenvatting.
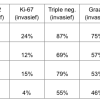
Bijna alle respondenten met borstkanker weten of de lymfeklieren* wel of geen tumorcellen bevatten en hoe groot hun tumor ongeveer was. Ook is bij bijna iedereen bekend met of de tumor gevoelig was voor hormomen (oestrogeen en progesteron) of niet. Voor wat betreft de gevoeligheid voor het eiwit HER-2, de graad en het stadium van de borstkanker, daar zijn ongeveer zes van de tien respondenten mee bekend. Het minst bekend zijn respondenten met de gevoeligheid van hun borstkanker voor het eiwit Ki-67. Dit laatste is te verklaren omdat deze ‘tumormarker’ nog niet zo lang wordt gemeten en niet standaard door elk ziekenhuis. Er zijn geen verschillen in kennis van de Ki67 status op basis van ziekenhuiscategorie.
Na aanvullende analyse blijkt dat respondenten die aangaven dat hun borstkanker niet gevoelig is voor hormonen en niet voor het HER-2 eiwit (n=142), 99% weten dat hun vorm van borstkanker ‘triple negatief’ is. Voor wat betreft erfelijkheid: binnen de groep ‘dat weet ik’ zijn 438 respondenten die aangeven dat er geen reden tot testen was.
“Ik ben het ook online gaan opzoeken. En heb op facebook lotgenotengroepen bezocht voor info. In eerste instantie had ik een HER2 gevoelige tumor. Na de amputatie ontdekte de Patholoog Anatoom een klein gedeelte hormoongevoelige tumorcellen. Heb ik ook info over gekregen.”
“Welke type borstkanker ik had, werd mij gaandeweg de behandeling duidelijk, door de regelmatige contacten met de specialistische verpleegkundige en de oncologe.”
*De 1e dag dat de vragenlijst online stond, ontbrak helaas de antwoordcategorie ‘Ja dat weet ik, er zaten geen kankercellen in de lymfeklieren’. Vandaar dat alleen de uitkomsten zijn meegenomen nadat deze fout was hersteld.
Kenmerken DCIS
Aan de respondenten met DCIS (n=98), vroegen we, na een uitleg, wat zij weten over de kenmerken van DCIS. Er werd als volgt geantwoord:
- Of het op één of meerdere plekken in de borst zat 8% weet dit niet 92% weet dit
- De graad van de DCIS (1, 2 of 3) 22% weet dit niet 78% weet dit
- De grootte van het gebied 23% weet dit niet 77% weet dit
De meeste respondenten met DCIS weten of het op één of meerdere plekken in de borst zat. De bekendheid met de graad en de grootte van het gebied is nagenoeg hetzelfde – bijna acht van de tien respondenten weten dit.
Aanvullende analyse kennis over kenmerken
Respondenten van 59 jaar of jonger met invasieve borstkanker geven bij alle kenmerken vaker aan dat zij dit weten, dan respondenten van 60 jaar of ouder, met uitzondering van de status van de lymfeklieren. Het grootste verschil werd gevonden bij de HER-2 status (70% van de respondenten van 59 jaar of jonger weet dit, tegenover 50% van de respondenten van 60 jaar of ouder). Respondenten met DCIS van 59 jaar of jonger geven met 88% vaker aan te weten welke graad van DCIS zij hebben of hadden dan respondenten van 60 jaar of ouder – daar geeft 66% aan dit te weten.
Respondenten met invasieve borstkanker die korter dan vijf jaar geleden hun diagnose kregen geven vaker aan kennis te hebben van hun tumorkenmerken dan respondenten die vijf jaar of langer geleden hun diagnose kregen. Met name de gevonden verschillen bij de graad van borstkanker (70% indien korter dan vijf jaar geleden, 49% indien langer geleden) en het stadium (62% indien korter dan vijf jaar geleden, 48% indien langer geleden) vallen op.
Omdat leeftijd en het aantal jaren sinds de diagnose samenhangen, is er aanvullende analyse gedaan op basis van de combinatie leeftijd en hoe lang geleden de diagnose is. Tabel 1geeft een overzicht van de uitkomsten op het antwoord ‘dat weet ik’ (indien significant).
Respondenten met invasieve borstkanker met een theoretisch/ hoger opleidingsniveau hebben vaker kennis van de meeste tumorkenmerken dan respondenten met een middelbaar of een praktisch opleidingsniveau. Ook hier valt de status van het eiwit HER2 op: 72% van de respondenten met een hoger opleidingsniveau weten dit, 56% van de middelbaar opgeleiden weten dit en bij respondenten met een praktisch opleidingsniveau is dit 34%. Voor wat betreft de kennis over de grootte van de tumor, tumorcellen in de lymfeklieren en erfelijke aanleg werden geen significante verschillen gevonden. Er zijn geen significante verschillen gevonden kennis over bij kenmerken van DCIS.
Respondenten met uitgezaaide borstkanker weten minder vaak de grootte van hun tumor (16% weet dit niet), minder vaak de KI-67 status (94% weet dit niet) en minder vaak de graad (57% weet dit niet). Deze groep weet juist vaker het stadium (77% weet dit) en of er sprake is van triple negatieve borstkanker (82% weet dit).
Informatie over kenmerken
We vroegen aan alle respondenten hoe zij wisten van de kenmerken van hun tumor of DCIS. 92 respondenten geven aan niets te weten over de kenmerken van hun borstkanker of DCIS. De overige 1236 respondenten antwoordden als volgt:
- Via zorgverleners in het ziekenhuis 57%
- Via zorgverleners in het ziekenhuis, én ik heb het zelf opgezocht (in mijn medisch dossier) 36%
- Ik heb het zelf opgezocht (in mijn medisch dossier), ik kreeg geen informatie hierover in het ziekenhuis of ik kan me dit niet herinneren 7%
“Ik kreeg het pathologierapport en heb toen eerst zelf uitgezocht wat het allemaal betekende. Pas daarna heb ik er met de artsen over gesproken.”
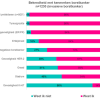
De overgrote meerderheid werd (ook) geïnformeerd over de kenmerken door zorgverleners in het ziekenhuis (87%, n=1152). Aan de respondenten die aangaven (ook) door zorgverleners in het ziekenhuis te zijn geïnformeerd, vroegen we door wie (welke zorgverleners – in de vragenlijst gaven we een korte uitleg over welke zorgverleners wat doen). Figuur 3 geeft een overzicht.
De meeste respondenten zijn (ook) geïnformeerd door de chirurg (die de tumor of DCIS weghaalde met een operatie). Naast de medisch oncoloog (systemische therapie, o.a. chemotherapie), werd een kleiner deel van de respondenten (ook) geïnformeerd door verpleegkundigen met kennis van borstkanker.
We hebben berekend door hoeveel zorgverleners uit het ziekenhuis respondenten zijn geïnformeerd (n=1132, indien bekend met kenmerken en geïnformeerd door het ziekenhuis, exclusief ‘weet ik niet meer’ en ‘anders’). De verdeling is als volgt:
-
Informatie door één zorgverlener 23%
-
Informatie door twee zorgverleners 26%
-
Informatie door drie zorgverleners 24%
-
Informatie door vier of meer zorgverleners 27%
Ook hebben we berekend of respondenten informatie kregen van de chirurg in combinatie met een verpleegkundig specialist of mammacare verpleegkundige, of dat er geen sprake was van deze combinatie. Ruim de helft van de respondenten (55%, n=619) kregen (ook) informatie door de chirurg en een verpleegkundige, 513 respondenten (45%) kregen dit niet in deze combinatie.
“Duidelijk en goed uitgelegd door de Mamacare-verpleegkundige.”
Aanvullend vroegen we hoe respondenten de informatie over hun soort borstkanker of DCIS kregen. Respondenten konden meerdere antwoorden geven:
- Mondeling, het is verteld 93%
- Er is uitleg gegeven met een tekening 42%
- Ik kreeg informatiemateriaal van ziekenhuis, bijvoorbeeld een folder 41%
- Anders 6%
“Ik kreeg een map met tabbladen per onderwerp/behandeling. De map werd gevuld met info over behandelingen en/of onderwerpen die op dat moment relevant waren en met linken naar betrouwbare websites.”
Bij bijna alle respondenten is de informatie over de kenmerken verteld door één of meerdere zorgverleners uit het ziekenhuis. Bij ruim vier op de tien respondenten werd er (ook) een uitleg gegeven met een tekening. Vier op de tien respondenten kregen (ook) informatiemateriaal van het ziekenhuis.
Aanvullende analyse informatievoorziening
Respondenten van 59 jaar of jonger wisten met 42% relatief vaker van hun tumorkenmerken omdat ze deze naast informatie door zorgverleners, zelf opzochten (bijvoorbeeld in hun medisch dossier), dan respondenten van 60 jaar of ouder (29%). Ook respondenten met een hoger opleidingsniveau zochten informatie over tumorkenmerken vaker zelf op (42%) dan middelbaar opgeleiden (32%) en respondenten met een praktisch opleidingsniveau (23%). Respondenten bij wie de diagnose korter dan vijf jaar geleden is, wisten met 48% vaker van hun tumorkenmerken omdat ze deze naast informatie door zorgverleners, zelf opzochten, dan respondenten die vijf jaar of langer geleden werden gediagnostiseerd (26%).
Omdat leeftijd en het aantal jaren sinds de diagnose samenhangen, is er aanvullende analyse gedaan op basis van de combinatie leeftijd en hoe lang geleden de diagnose is voor wat betreft het (ook) zelf opzoeken van informatie. Tabel 2 geeft een overzicht van de uitkomsten.
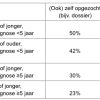
Op de vraag hoe respondenten door zorgverleners zijn geïnformeerd, geven respondenten van 59 jaar of jonger met 45% vaker (ook) het antwoord ‘er is uitleg gegeven met een tekening’, dan respondenten van 60 jaar of ouder (38%). Ook respondenten bij wie de diagnose korter dan vijf jaar geleden is gesteld, geven met 50% vaker dit antwoord in vergelijking met respondenten bij wie de diagnose langer geleden is (34%). Respondenten die korter dan vijf jaar geleden de diagnose borstkanker of DCIS kregen, geven vaker aan dat ze (ook) informatiemateriaal van het ziekenhuis kregen (45%), dan respondenten bij wie de diagnose langer geleden was (38%).
Voor zowel het aantal zorgverleners dat informatie gaf als de combinatie chirurg en verpleegkundige, zijn er geen significante verschillen gevonden op basis van hoe lang de diagnose geleden was (korter dan vijf jaar of vijf jaar of langer geleden).
‘Boekje ‘wat voor borstkanker heb ik?’
Onderstaande afbeelding laat de voorkant van het boekje ‘wat voor borstkanker heb ik?’ zien. Dit boekje wordt door sommige ziekenhuizen gebruikt om tumorkenmerken uit te leggen. De persoonlijke tumorkenmerken kunnen in het boekje worden ingvuld. Ook is het online te vinden. We vroegen aan de respondenten met invasieve borstkanker of zij dit boekje hebben gebruikt rondom hun diagnose.
Van de 1141 respondenten op wie deze vraag over invasieve borstkanker van toepasing was, geven de meesten aan dit boekje nog nooit te hebben gezien (82%, n=939). 2% (n=22) heeft het boekje wel eens gezien, maar niet gebruikt. 95 respondenten (8%) heeft het boekje gebruikt rondom de diagnose. 7% (n=85) weet dit niet meer. Er zijn geen significante verschillen gevonden op basis van leeftijdscategorie, opleidingsniveau en hoe lang geleden de diagnose borstkanker is gesteld.
“Zeker fijn, gaf goed uitleg inzicht ook later nog gelezen en aan de hand daarvan het een en ander opgezocht.”
Aan de respondenten die het boekje gebruikt hebben (n=95), vroegen we of dit heeft geholpen om hun soort borstkanker beter te begrijpen. Twee respondenten wisten het niet meer. De overige 96 respondenten antwoordden als volgt:
- Ja 55%
- Een beetje 35%
- Nee 9%
Als verbetertips worden onder andere genoemd om ook informatie over meer zeldzame en/of erfelijke varianten van borstkanker te geven, en wellicht soms iets meer de diepte in te gaan (wetenschappelijk onderzoek).
Genprofieltest
Een genprofieltest (ook genexpressietest genoemd) kan bepalen of chemotherapie meerwaarde heeft als onderdeel van de behandeling bij borstkanker. De test wordt uitgevoerd op tumorweefsel. Met de uitslag kan het risico op uitzaaiingen worden voorspeld en daarmee de eventuele meerwaarde van chemotherapie.
Een genprofieltest kan worden uitgevoerd bij vrouwen ouder dan 50 jaar als:
• De borstkanker een invasieve tumor in een vroeg stadium is
• De tumor hormoongevoelig en HER2-negatief is
• Er maximaal één tot drie uitzaaiingen in de lymfeklier(en) zijn
Twee bekende genprofieltesten zijn de Oncotype DX® en de MammaPrint®. We vroegen aan respondenten met invasieve borstkanker, of zij voor het invullen van deze vragenlijst, wel eens van een geprofiel test zoals Oncotype DX® en/ of MammaPrint® gehoord hebben. 38 respondenten weten dit niet meer. De overige 1172 respondenten antwoordden als volgt:
- Ja, van de MammaPrint® 47%
- Ja, van Oncotype DX® 1%
- Ja, van beide bovenstaande 11%
- Ja, wel van een genprofiel test maar ik weet de naam niet 4%
- Nee 37%
Ruim zes van de tien respondenten (63%, n=735) hebben wel eens van een genprofiel test gehoord, in de meeste gevallen (ook) van de MammaPrint®. De overige 437 respondenten (exclusief ‘weet ik niet meer’) geven aan van niet. Als we op basis van leeftijd, stadium 1, HER-2 negatieve en hormoon positieve invasieve borstkanker uitgaan, dan houden we 24 respondenten over die dit alles weten en bij wie dit van toepassing is. Ondanks deze lage n, geeft deze groep die in aanmerking komt voor een genprofieltest met 83% significant vaker aan wel eens van deze test gehoord te hebben dan de andere respondenten (62%).
Aanvullende analyse
Op de vraag of respondenten voorafgaand aan deze vragenlijst wel eens hadden gehoord van een genprofieltest (categorisatie ja versus nee, exclusief ‘weet ik niet meer/ niet van toepassing), zijn er geen significante verschillen gevonden op basis van leeftijd. Wel vonden we een verschil op basis van opleidingsniveau: bij respondenten met een praktisch opleidingsniveau gaf 43% aan hiervan gehoord te hebben, bij respondenten met een middelbaar opleidingsniveau was dit 56% en bij respondenten met een hoger opleidingsniveau was dit 71%. Respondenten met invasieve borstkanker die vijf jaar of langer zijn gediagnostiseerd geven met 69% vaker aan bekend te zijn met een genprofiel test dan respondenten bij wie dit in de afgelopen vijf jaar was (56%).
Hoewel niet significant (p=.116), vonden we mogelijk relevante verschillen bij respondenten die ook in een ander ziekenhuis zijn behandeld dan hun diagnoseziekenhuis (n=511). Tweederde (66%) van de respondenten die (ook) werden behandeld in een academisch ziekenhuis (of het Antoni van Leeuwenhoek) gaf aan van een genprofieltest te weten. Bij respondenten die (ook) in een topklinisch ziekenhuis werden behandeld was dit 59% en bij respondenten die (ook) in een perifeer ziekenhuis werden behandeld was dit 53%.
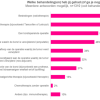
Aan de respondenten die wel eens van een genprofiel test hebben gehoord (n=735), vroegen we hoe zij van het bestaan hiervan wisten. Figuur 4 vat de uitkomsten samen.
Respondenten wisten het vaakst via internet (al dan niet via BVN) van het bestaan van een genprofiel test. Twee van de tien respondenten (21%) wisten (ook) van het bestaan via lotgenoten en/ of zorgverleners in het ziekenhuis. Bij ‘Anders’ geven respondenten bijvoorbeeld aan dat ze het in het nieuws hebben gehoord of gelezen, of dat ze zelf in de (borstkanker)zorg werken.
Op de vraag of respondenten een genprofiel test gehad hebben, geven 96 respondenten (13%) aan dit niet meer te weten. 148 respondenten (20%) geven aan dat een genprofiel test nog niet bestond ten tijde van hun diagnose. De overige 492 respondenten antwoordden als volgt:
- Ja 18%
- Nee, en ik kwam hier ook niet voor in aanmerking op basis van mijn geslacht en leeftijd en turmorkenmerken 39%
- Nee, maar ik kwam hier volgens mij wel voor in aanmerking op basis van mijn geslacht en leeftijd en turmorkenmerken 9%
“Had geen toegevoegde waarde gaf arts aan omdat er altijd chemo nodig was bij mijn soort tumor (8,5 jaar terug)."
“Volgens mij bestond deze mogelijkheid nog niet of het stond nog in de 'kinderschoenen'”
“Ik was het niet eens met het behandelplan met chemo. Om me over de streep te trekken is een Mammaprint gemaakt. Deze gaf veel duidelijkheid. Toen ben ik alsnog overstag gedaan.”
Informatie over kenmerken tumor of DCIS in relatie tot behandeling(en)
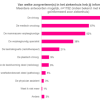
Op basis van kenmerken van de tumor of DCIS wordt er een behandelvoorstel gemaakt. Tumorkenmerken hebben dus gevolgen voor wat wel en niet mogelijk is, en in welke volgorde de behandelingen worden aangeboden. Over deze informatievoorziening door zorgverleners in het ziekenhuis, boden we vier stellingen aan. Figuur 5 geeft een overicht van de uitkomsten.

De meerderheid van de respondenten is het er (helemaal) mee eens dat de behandelvolgorde duidelijk was, met als de uitleg over de kenmerken, waarom ze een bepaalde behandeling wel of niet kregen en de volledigheid van de uitleg over de kenmerken van de tumor of DCIS. Bijna twee van de tien respondenten (19%) vonden de uitleg over de kenmerken van de tumor of DCIS niet volledig. 10% vond de uitleg over de kenmerken van de tumor of DCIS niet duidelijk.
“Ik heb nooit een duidelijk beeld gekregen waarom ik eerst geopereerd ben en daarna (preventief) chemo en immuno gekregen heb en waarom dit niet andersom gebeurd is.”
“Er werd duidelijk uitgelegd hoe en waarom het een erg zwaar traject zou worden (er werd in beide borsten een ander soort tumor gevonden). Ik vond die duidelijke uitleg erg verhelderend. Heeft mij in het hele proces erg geholpen.”
Er zijn geen significante verschillen gevonden op basis van leeftijd, opleidingsniveau, het aantal jaren dat de diagnose geleden is en respondenten met invasieve borstkanker versus respondenten met DCIS. Respondenten met uitgezaaide borstkanker zijn het er met 17% vaker (helemaal) mee oneens dat de behandelvolgorde duidelijk was dan respondenten zonder uitgezaaide borstkanker (8%).
“Ik weet niet of ik alle informatie over de soort borstkanker goed had gehoord/begrepen, als ik die informatie voor de behandelingen zou hebben gekregen. Ik was in paniek. Ik wilde dat er iets aan die borstkanker gedaan werd. Toen er wat aan gedaan werd, ben ik zelf informatie gaan zoeken en was er ook de rust om informatie te krijgen.”
Verder vroegen we wanneer respondenten van hun (tumor)kenmerken wisten. Er waren meerdere antwoorden mogelijk. De meeste respondenten (78%, n=933) wisten hier (ook) van voorafgaand aan de start van behandeling(en). Ruim een kwart (27%, n=318) gaf (ook) het antwoord ‘tussen de behandeling(en) door’ en 10% (n=121) gaf (ook) het antwoord ‘na afloop van behandeling(en). 5% (n=53) wist dit niet meer.
´Best Practice: Ik kreeg iedere keer als ik in een andere fase kwam telefoonnummer van de verpleegkundige als ik vragen of wat anders had. Gedurende al de jaren had ik ook een vast persoon die steeds bleef voor informatie. Ik vond dit heel fijn omdat ik dan niet iedere keer alles hoefde uit te leggen. Er wordt gelijk mijn dossier bij gepakt, zodat er gericht antwoord gegeven kan worden. Als er niet gelijk een antwoord is gaan ze het uitzoeken en word ik teruggebeld.”
Ook vroegen we wanneer respondenten de kenmerken van hun tumor of DCIS hadden willen weten. 10 respondenten wilden dit niet weten, de rest antwoordde als volgt (meerdere antwoorden mogelijk):
- Voorafgaand aan de start van de behandeling(en) 90%
- Tussen behandeling(en) door 14%
- Na afloop van behandeling(en) 6%
- Weet ik niet 5%
Negen van de tien respondenten wilden de kenmerken van hun tumor of DCIS weten voorafgaand aan hun behandeling(en).
“Ik had tevoren meer willen weten over alternatieven voor de behandeling. Maar dat bedenk ik me nu achteraf! Het leek indertijd een 'routine' -behandelreeks voor mijn soort borstkanker. Ben daarin meegegaan en begreep op zich alle stappen daarin.”
“Je krijgt heel veel informatie in 1x te verwerken. En dan nog de schok dat je borstkanker hebt. Het zou fijn zijn dat je bijvoorbeeld 1 of 2 weken na dit gesprek automatisch een gesprek hebt met een oncologisch verpleegkundige om alle vragen (en die zijn er!) kunt bespreken. Je mag altijd bellen maar dat doe je minder snel. Dus als er zo'n overleg al staat ingepland weet je dat er een moment is waarop je deze kunt stellen.”
Overige toelichtingen over de informatievoorziening (zowel op de stellingen over de uitleg als de momenten waarop), maken duidelijk dat er veel op mensen afkomt rondom de diagnose en dat de uitleg niet altijd ‘binnenkomt’. Ook geven respondenten aan de medische termen lastig te vinden. Geregeld wordt aangegeven dat het per zorgverlener of ziekenhuis verschilde hoe (uitgebreid) er werd geïnformeerd. Sommige respondenten geven aan dat ze, achteraf gezien, meer (detail)informatie hadden gewild.
Aanvullende analyse
Respondenten van 59 jaar of jonger geven met 82% vaker aan (ook) voorafgaand aan behandeling(en) geïnformeerd te zijn over hun tumorkenmerken (of kenmerken van DCIS), dan respondenten van 60 jaar of ouder (73%). Respondenten die in de afgelopen vijf jaar hun diagnose kregen geven met 82% vaker aan vooraf te zijn geïnformeerd in vergelijking met respondenten bij wie de diagnose vijf jaar of langer geleden werd gesteld (74%).
Omdat de leeftijd en het aantal jaren sinds de diagnose samenhangen, geeft tabel 3 een aanvullend overzicht.

Respondenten met een hoger of middelbaar opleidingsniveau geven met respectievelijk 92% en 90% vaker aan dat ze deze informatie vooraf hadden willen weten, dan respondenten met een praktisch opleidingsniveau (82%). Deze laatste groep geeft met 13% vaker het antwoord ‘weet ik niet’. Respondenten die in de afgelopen vijf jaar hun diagnose kregen geven met 93% vaker aan vooraf te geïnformeerd te willen worden, in vergelijking met respondenten bij wie de diagnose vijf jaar of langer geleden werd gesteld (88%). Bij bijna alle respondenten (97%) die (ook) voorafgaand aan hun behandeling(en) zijn geïnformeerd, geniet dit ook de voorkeur.
Respondenten die door meerdere zorgverleners zijn geïnformeerd, geven vaker het antwoord ‘(helemaal) eens’ over de duidelijkheid van de informatie en de volledigheid ervan. Bij respondenten die door één zorgverlener zijn geïnformeerd is 76% het (helemaal) eens dat de informatie duidelijk was, bij respondenten die door vier of meer zorgverleners werden geïnformeerd is dit 89%. Bij respondenten die door één zorgverlener zijn geïnformeerd is 63% het (helemaal) eens dat de informatie volledig was, bij respondenten die door vier of meer zorgverleners werden geïnformeerd is dit 79%.
Respondenten die (ook) werden geïnformeerd door de chirurg in combinatie met een verpleegkundig sprecialist of mammacare verpleegkundige, zijn het op alle stellingen vaker (helemaal) eens:

Tevredenheid over informatievoorziening door zorgverleners van het ziekenhuis
Aan alle respondenten die kennis hebben van hun tumorkenmerken (n=1236) vroegen we hoe tevreden ze waren over het moment of de momenten waarop ze zijn geïnformeerd over de kenmerken van hun borstkanker of DCIS. Respondenten konden een rapportcijfer geven tussen de één (zeer ontevreden) en de tien (zeer tevreden). 23 respondenten gaven het antwoord ‘weet niet/ niet van toepassing. De overige respondenten (n=1213) gaven gemiddeld een 7,7. Bij deze respondenten waren de antwoorden als volgt (categorieën):
- Onvoldoende (cijfer 1 tot en met 5) 13%
- Voldoende (cijfer 6 en 7) 25%
- Goed (cijfer 8 tot en met 10) 62%
De meerderheid is tevreden over het moment of de momenten waarop ze zijn geïnformeerd over de kenmerken van hun borstkanker of DCIS.
“Wat wel belangrijk is; na de 1e schok zou er nog een herhalingsgesprek plaats kunnen vinden, om alles nog een keer te vertellen en te herhalen, zodat er vragen die ondertussen naar boven zijn gekomen, beantwoord kunnen worden. Ook blijft de informatie dan beter hangen.”
Ook vroegen we aan deze respondenten hoe tevreden ze waren over de informatie die ze kregen over de kenmerken van hun borstkanker of DCIS door zorgverleners van het ziekenhuis. Respondenten konden wederom een rapportcijfer geven tussen de één (zeer ontevreden) en de tien (zeer tevreden). 13 respondenten gaven het antwoord ‘weet niet/ niet van toepassing. De overige respondenten (n=1223) gaven gemiddeld een 7,6.
- Onvoldoende (cijfer 1 tot en met 5) 12%
- Voldoende (cijfer 6 en 7) 28%
- Goed (cijfer 8 tot en met 10) 60%
“Ik had een plastic tas vol patiëntenten informatiefolders, die ik mijn kankertas noemde. Het is alsof je aan een nieuwe studie begint op een moment in je leven dat dat helemaal niet uitkomt.”
De meerderheid is tevreden over de informatie die ze van zorgverleners in het ziekenhuis kregen over de kenmerken van hun borstkanker of DCIS.
“Werd heel goed uitgelegd inclusief tekeningen.”
Uit open antwoorden blijkt dat respondenten die relatief ontevreden zijn over de informatievoorziening door zorgverleners in het ziekenhuis meer details hadden gewild over hun specifieke situatie, dat ze er zelf achteraan moesten gaan, dat de medische termen moeilijk waren, en dat er teveel op ze af kwam. Respondenten die positief zijn, geven bijvoorbeeld aan dat de informatie duidelijk en volledig was en dat aanvullende uitleg van de mammacareverpleegkundige of verpleegkundig specialist prettig was. Ook verduidelijkende tekeningen en een informatemap op maat wordt gewaardeerd. Sommige respondenten geven aan dat het per zorgverlener of ziekenhuis verschilde hoe tevreden ze waren.
Aanvullende analyse
Er is één significant verschil gevonden op basis van bovenstaande gemiddelde rapportcijfers en achtergrondkenmerken leeftijd, opleidingsniveau, uitgezaaide borstkanker of niet en het aantal jaar sinds de (laatste) diagnose: respondenten met een praktisch opleidingsniveau geven met gemiddeld een 8,1 een hoger cijfer voor wat betreft de tevredenheid met de informatie over hun (tumor)kenmerken, dan respondenten met een middelbaar en hoger opleidingsniveau (respectievelijk een 7,6 en een 7,5).
Aanvullend geven respondenten die alleen via zorgverleners in het ziekenhuis zijn geïnformeerd met een 7,9 een hoger cijfer over de tevredenheid met de informatie over hun kenmerken, dan respondenten die ook zelf informatie zochten (7,6) en respondenten die niet door zorgverleners van het ziekenhuis hierover zijn geïnformeerd (4,9).
Respondenten die door één zorgverlener uit het ziekenhuis zijn geïnformeerd, geven met een 7,4 een lager gemiddeled cijfer over het moment van informeren en de tevredenheid over de informatievoorziening (7,3), dan respondenten die door meerdere zorgverleners zijn geïnformeerd. Bij respondenten die door vier of meer zorgverleners werden geïnformeerd is dit bij beide een 8,2.
Respondenten die zowel door de chirurg als (ook) een verpleegkundig specialist of mammacare verpleegkundige werden geïnformeerd, geven een 8,2 over de momenten van informatievoorziening en een 8,1 voor de tevredenheid. Respondenten die niet in deze combinatie werden geïnformeerd geven een 7,5 op beide vragen.
Ook hebben we bekeken of de tevredenheid over de informatievoorziening door zorgverleners van het ziekenhuis verschilt op basis van hoe de informatie is gegeven. Bijna iedereen die informatie kreeg van zorgverleners, is (ook) mondeling geïnformeerd (n=1076). Bij deze groep respondenten blijkt dat aanvullende informatievoorziening door middel van tekeningen en/ of meegekregen informatiemateriaal samenhangt met het gegeven cijfer voor deze tevredenheid. Respondenten die alleen mondelinge informatie kregen geven gemiddeld een 7,4 (n=465). Respondenten die naast mondelinge informatie ook informatiemateriaal meekregen gaven gemiddeld een 7,9 (n=176) en respondenten bij wie naast mondelinge informatie ook een tekening werd gemaakt (n=156) geven een 8,0. Deze laatste twee groepen verschillen niet significant van elkaar. Respondenten die naast mondelinge informatie zowel een tekening zagen én informatiemateriaal meekregen (n=270) gaven met een 8,4 het hoogste cijfer.
Voorbereiden op gesprek(ken) behandelkeuzes
We vroegen aan alle respondenten (n=1328) of zij zich bij behandelkeuzes vanwege borstkanker of DCIS hebben voorbereid op gesprekken met zorgverlener(s) in het ziekenhuis. Figuur 6 geef een overzicht.
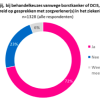
De meerderheid (72%) heeft zich voorbereid op gesprekken rondom behandelkeuzes.
“Alles werd heel snel in werking gezet, ik had niet echt de tijd om na te denken omdat de schok groot is. Mijn partner heeft wel informatie gezocht en nagevraagd.”
“In de informatiemap die ik had gekregen, was ruimte om als ik vragen had deze in op te schrijven en mee te nemen bij mijn volgend bezoek of als ik telefonisch een afspraak had, of zelf belde. Er was verteld dan kan je niets vergeten en is ook handig als je later iets terug wilt kijken.”
Aan de 952 respondenten die zich hadden voorbereid op gesprekken rondom behandelkeuzes vanwege borstkanker of DCIS, vroegen we hoe zij dit deden. Er konden meerdere antwoorden worden gegeven.
- Ik heb zelf een lijstje gemaakt met vragen die ik wilde stellen 81%
- Ik heb op internet informatie opgezocht 69%
- Ik heb met mijn naasten het een en ander besproken 57%
- Ik heb met een lotgenoten het een en ander besproken 21%
- Anders 6%
De meeste respondenten maakten (ook) zelf een lijstje met vragen.
We vroegen respondenten om een toelichting. Geregeld wordt genoemd dat er geen gevoel van ‘keuze’ was, omdat alles snel ging en/of er medegedeeld werd wat er ging gebeuren. Aan de andere kant geven respondenten complimenten over dat ze met alle (opgeschreven) vragen terecht konden.
Aanvullende analyse
Respondenten met een hoger opleidingsniveau geven met 83% vaker aan dat ze zich hebben voorbereid op gesprekken met zorgverleners van het ziekenhuis over behandelkeuzes, dan respondenten met een middelbaar opleidingsniveau (72%) en respondenten met een praktisch opleidingsniveau (64%). Respondenten die in de afgelopen vijf jaar hun diagnose kregen gaven met 82% vaker aan dat ze zich hebben voorbereid op gesprekken met zorgverleners van het ziekenhuis over behandelkeuzes, dan respondenten die vijf jaar of langer geleden hun diagnose kregen (70%).
Omdat de leeftijd en het aantal jaren sinds de diagnose samenhangen, geeft tabel 4 een aanvullend overzicht voor wat betreft het antwoord ‘ja’ op de vraag of respodenten zich hebben voorbereid op gesprekken rondom behandelkeuzes.
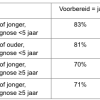
Respondenten van 59 jaar of jonger geven bij elke antwoordoptie over hoe ze zich hebben voorbereid, aan er vaker gebuik van te maken dan respondenten van 60 jaar of ouder. Het meest opvallend is dat zij vaker op internet informatie opzochten (74% versus 62%) en vaker lotgenoten raadpleegden (27% versus 14%). Hetzelfde beeld zien we terug op basis van opleidingsniveau: hoe hoger opgeleid, hoe vaker er van informatiebronnen gebruik werd gemaakt. Het meest opvallend: respondenten met een hoger opleidingsniveau maakten vaker gebruik van internet om informatie op te zoeken (77%) en maakten vaker zelf een lijstje met vragen (84%), in vergelijking met middelbaar opgeleiden (respectievelijk 63% en 80%) en praktisch opgeleiden (respectievelijk 45% en 67%). Respondenten die in de afgelopen vijf jaar hun diagnose kregen gaven met 76% vaker aan dat ze informatie op internet hebben gezocht, dan respondenten die vijf jaar of langer geleden hun diagnose kregen (62%).
Respondenten die zich hebben voorbereid op gesprekken rondom behandelkeuzes zijn het met 82% vaker (helemaal) eens met dat de informatie duidelijk was, volledig was (70%) en waarom ze bepaalde behandelingen juist wel of niet kregen (80%). Bij respondenten die zich niet hebben voorbereid is dit respectievelijk 71%, 57% en 73%. Ook geven respondenten die zich hebben voorbereid met een 7,8 een hoger cijfer voor de momenten waarop ze zijn geïnformeerd en een 7,7 over de informatievoorziening door zorgverleners van het ziekenhuis, in vergelijking met respondenten die zich niet hebben voorbereid (respectievelijk een 7,4 en een 7,3).
B-bewust
Borstkankervereniging Nederland (BVN) heeft een website ‘B-bewust’ waar mensen zelf een lijstje kunnen maken met belangrijke vragen. Zo kunnen zij zich voorbereiden op gesprekken rondom diagnose en behandeling(en). Zie onderstaande afbeelding.
We vroegen alle respondenten (n=1328) of zij gebruik hebben gemaakt van B-bewust. Bijna een kwart geeft aan van wel (22%, n=211), tweederde van niet (68%, n=646) en 95 respondenten weten dit niet meer (10%). Aan de respondenten die gebruik maakten van B-bewust, vroegen we wie hun hierop heeft gewezen. Figuur 6 geeft een overzicht van de reacties.
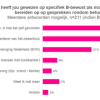
Het meest gegeven antwoord is dat respondenten niet zijn geïnformeerd, maar het zelf hebben gevonden. Een derde werd (ook) geïnformeerd door een zorgverlener van het ziekenhuis.
“Tijdschrift (red. Blad B) lag toen nog in het ziekenhuis en via de website kwam ik uit bij de lijst.”
“Meteen bij het delen van de diagnose kreeg ik info van BVN. De chirurg noemde het met een glimlach: jouw vakbond. Ik had toen nog nooit van BVN gehoord maar begreep wel goed wat hij bedoelde. De keuzehulp was echt heel behulpzaam.”
Aan alle respondenten vroegen we meer algemeen of ze gewezen zijn op mogelijkheden om zich voor te bereiden op gesprekken rondom behandelkeuzes bij borstkanker of DCIS. Figuur 8 vat de uitkomsten samen.
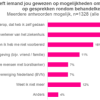
Het meest gegeven antwoord is dat respondenten niet op deze mogelijkheden zijn gewezen. Een kwart gaf aan dat (ook) een zorgverlener van het ziekenhuis hierop wees. 16% heeft zich überhaupt niet voorbereid. Bij ‘Anders’ worden onder andere de huisarts en de zorgverzekeraar genoemd.
“Ik kreeg bij afspraken in de week ervoor al een melding van de App van mijn ziekenhuis, u heeft binnenkort een afspraak heeft u nog vragen voor uw zorgverlener? Waarbij ook voorbeelden staan van goede vragen.”
“Wij hebben ons zelf voorbereid door op internet te zoeken en aan de hand daarvan vragen op papier te zetten. Ook hebben wij met toestemming sommige gesprekken opgenomen om later terug te luisteren.”
We hebben een nieuwe verdeling gemaakt op basis van de antwoordopties zoals weergegeven in figuur 8, om onderscheid te kunnen maken of respondenten wel of niet gewezen zijn op mogelijkheden om zich voor te bereiden op gesprekken rondom behandelkeuzes. Dit kon omdat de antwoorden ‘Niemand wees mij hierop’ (2 keer) en ‘Weet ik niet meer’ niet in combinatie met andere antwoorden konden worden gegeven. Op basis van deze nieuwe verdeling, blijkt dat 156 respondenten het niet meer weten. Van de overige 1172 respondenten geeft een kleine meerderheid (58%, n=676) aan niet gewezen te zijn op mogelijkheden ter voorbereiding, en de andere 42% (n=496) wel.
Tot slot vroegen we alle respondenten om tips over het verbeteren van informatie over kenmerken rondom diagnose en de betekenis voor behandelingen.
Aanvullende analyse
Er zijn geen significante verschillen gevonden op basis van leeftijd gecombineerd met hoe lang de diagnose geleden is, opleidingsniveau, het hebben van borstkanker of DCIS en het hebben van uitgezaaide borstkanker of niet voor wat betreft het wel of niet wijzen op voorbereidingsmogelijkheden.
Hoe meer zorgverleners uit het ziekenhuis informeerden over kenmerken van borstkanker of DCIS, hoe vaker respondenten aangeven dat zij zijn gewezen op mogelijkheden om zich voor te bereiden op gesprekken rondom behandelkeuzes (respectievelijk 34% bij 1 zorgverlener, 43% bij 2 zorgverleners, 46% bij 3 zorgverleners en 55% bij 4 zorgverleners). Respodenten die door zowel de chirurg als een verpleegkundige zijn geïnformeerd over kenmerken van borstkanker of DCIS, geven met 52% aan vaker te zijn geïnformeerd over mogelijkheden ter voorbereiding dan respondenten die niet door deze cmbinatie van zorgverleners zijn geïnformeerd (37%).
Conclusies en acties BVN
Achtergrond
De 1328 respondenten komen uit alle leeftijdsgroepen, uit 65 verschillende ziekenhuizen en het varieert in de groep hoe lang geleden de borstkankerdiagnose was. Het percentage mannen, mensen met DCIS en mensen met uitgezaaide borstkanker komt grotendeels overeen met hoe vaak deze groepen in het algemeen (deze vormen van) borstkanker krijgen.
Hoe korter geleden de diagnose was, en hoe jonger en hoe hoger opgeleid respondenten zijn, hoe vaker zij kennis hebben van bepaalde (tumor)kenmerken. Ook bekijken jongere en hoger opgeleide respondenten vaker hun (digitale) medisch dossier om kennis te vergaren over hun tumorkenmerken. Respondenten met een hoger opleidingsniveau en respondenten bij wie de diagnose korter dan vijf jaar geleden was, bereiden zich vaker voor op gesprekken rondom behandelkeuzes dan respondenten met een meer praktisch opleidingsniveau en respondenten bij wie de diagnose langer geleden was.
Bekendheid tumorkenmerken
Bijna alle respondenten zijn bekend met kenmerken rondom de aantasting van lymfeklieren, de grootte van de tumor en of deze gevoelig was voor hormonen. Ook weten respondenten vaak of er sprake is van een erfelijke aanleg. Vier op de tien respondenten weten niet van de status rondom het eiwit Her-2, terwijl deze gevoeligheid steeds belangrijker is geworden rondom behandelopties, bijvoorbeeld met doelgerichte therapie en neo-adjuvante chemotherapie.
Ruim vier op de tien respondenten weten ook niet van de graad van hun borstkanker en het stadium. Met een relatief nieuwe tumormarker, KI-67, zijn veel minder mensen bekend. De meeste respondenten met DCIS weten of het gebied op één of meerdere plekken in de borst(en) zit, bijna een kwart weet niet van de grootte van het gebied of het stadium of de graad. Dit laatste is de afgelopen jaren steeds meer van belang: bij laaggradige DCIS kan een operatie eventueel achterwege worden gelaten en volgt er alleen beeldvormend onderzoek om in de gaten te houden of de DCIS zich ontwikkelt tot borstkanker.
De behandeling voor borstkanker wordt steeds meer op maat, afhankelijk van patiëntkenmerken en tumorkenmerken. Hiervoor is veel informatie nodig over de tumor, wat in de toekomst nog meer zal worden. Zoals bijvoorbeeld de mogelijkheden om het genprofiel van de tumor te testen, bij wie is dat nuttig? Het geven van begrijpelijke, maar ook volledige, informatie op het juiste moment wordt daardoor steeds belangrijker.
Respondenten positief over informatie tumorkenmerken, verschil in informatievoorziening
Respondenten werden het vaakst over hun borstkanker- of DCIS kenmerken geïnformeerd door de chirurg. Als ook een verpleegkundig specialist of mammacare verpleegkundige informatie gaf, dan wordt de informatievoorziening beter beoordeeld. Opvallend is dat er bijna een gelijke verdeling bestaat op basis van of mensen door één, twee, drie of vier of meer zorgverleners zijn geïnformeerd. Waarschijnlijk ook omdat ziekenhuizen verschillend met informatievoorziening omgaan en hun zorgpad verschillend ingericht hebben.
De meeste respondenten zijn over de verschillende aspecten van informatievoorziening tevreden, er werd gemiddeld een rapportcijfer 7,6 gegeven. Er lijkt ook ruimte voor verbetering. Zo zijn bijna twee op de tien respondenten niet volledig geïnformeerd over hun tumorkenmerken. Bijna altijd worden respondenten mondeling geïnformeerd, bijna de helft geeft aan dat er ook met een tekening uitleg werd gegeven.
Voorbereiden op gesprek helpt, al is veel informatie in korte tijd een uitdaging
Patiënten die door meerdere zorgverleners geïnformeerd worden en zelf op zoek gaan naar informatie (internet en naasten) zijn meer tevreden over de informatie. Hierbij is een opvallende uitkomst dat slechts 24% aangaf dat zorgverleners hen hadden gewezen op mogelijkheden om het gesprek voor te bereiden. Ruim driekwart heeft zich daadwerkelijk voorbereid, in de meeste gevallen door een lijstje te maken met vragen. Het gebruik van B bewust verdient verbetering
Bijna acht op de tien respondenten werd (ook) voorafgaand aan behandeling(en) geïnformeerd over tumorkenmerken. Negen van de tien hadden dit ook graag vooraf gewild. BVN is van mening dat het belangrijk is dat borstkankerpatiënten en mensen met DCIS standaard vooraf worden geïnformeerd. Dit om zo een bewuste behandelkeuze te stimuleren. Dat brengt wel een uitdaging met zich mee voor patiënt en zorgverlener, de zorgverlener heeft beperkt tijd en ieder mens kan een bepaalde hoeveelheid informatie tegelijk aan.
Geregeld wordt beschreven dat mensen als ze de diagnose krijgen ze overvallen worden door dit nare bericht. Anderzijds terwijl er veel informatie op ze afkomen. Anderzijds bestaat er ook de behoefte aan deze informatie. Het is lastig om rondom de diagnose informatie te verwerken, geregeld komen vragen pas na het gesprek naar boven. BVN pleit dan ook voor een laagdrempelige mogelijkheid voor een time-out, voor meerdere gesprekken en goede verwijzingen naar waar meer informatie te vinden is, bijvoorbeeld onze website borstkanker.nl en op kanker.nl.
Acties BVN
Doorontwikkelen informatiematerialen
BVN gaat in 2024 de door ons ontwikkelde patiënten video’s in meerdere talen vertalen. Ook B-bewust website is een tool van BVN, die patiënten kunnen gebruiken om zich te kunnen voorbereiden. In 2024 willen we (een deel van) B bewust en update geven. BVN wil graag het gebruik van tekeningen tijdens diagnose gesprekken samen met de zorgprofessionals door ontwikkelen. Hierbij hoort ook het doorontwikkelen van het boekje “Wat voor tumor heb ik” (waarin het pathologie rapport besproken wordt) naar B1 taalniveau. We werken hierin samen met de NABON.
Verschillende manieren van informatie geven
Mensen hebben verschillende manieren van informatie verwerken. Soms komt de informatie beter over door een filmpje dan door tekst in een folder. BVN pleit dan ook voor toegang tot de juiste informatie via folders, internetverwijzingen, video’s en het aanbieden van aanvullende gesprekken met (andere) zorgverleners en/of lotgenoten. Zorgverleners kiezen soms voor één manier van informeren, nog mooier zou zijn, verschillende vormen aanbieden en hierin samenwerken met BVN en andere organisaties. Zo zijn er ziekenhuizen die standaard beschikbare video’s in het digitale “mijn ziekenhuis dossier” zetten. Ook bij BVN hebben wij een twintigtal patiënten video’s die ingezet kunnen worden. Hierbij is het rekening houden met de gezondheidsvaardigheden van mensen essentieel.
Verspreiden materialen: BVN wil graag stimuleren dat alle beschikbare materialen bij iedere patient terecht komen. Dit doen we door gesprekken met patiënten en met zorgverleners, via de vrijwilligers belangenbehartiging in ziekenhuizen, via de website en via media aandacht. BVN wil hiermee het gebruik van B bewust en de BVN website stimuleren.
Bespreken met zorgverleners: BVN is op verschillende manieren in contact met zorgverleners. Het doel is dat alle patiënten op maat geïnformeerd worden over hun tumor. Hiervoor lijkt het nodig dat de zorgverleners gebruik kunnen maken van verschillende materialen en manieren om dit te doen en niet voor één methode kiezen. Als BVN bieden wij inspiratiesessies Samen Beslissen aan voor ziekenhuizen die zorgverleners helpen om meer praktische handvatten te hebben om op maat met een patiënt in gesprek te gaan. Ook zullen wij ons inzetten dat in zorgpaden op meerdere momenten ruimte is om met meerdere zorgverleners te spreken over tumortype en behandelopties.
Genexpressieprofieltesten: Veel van de respondenten zijn goed op de hoogte van de genprofieltesten.
Toch vindt BVN doorontwikkeling en verbetering nodig. Recent zijn er berichten over verschenen in de media. De vergoeding roept in de praktijk vragen op. Hoe om gaan met mannen die niet in aanmerking komen voor de test (omdat het onderzoek naar tests alleen bij vrouwen was gedaan)? De richtlijn hieromtrent wordt naar verwachting in 2024 aangepast. Is het overal opgepakt? Hoe worden de gesprekken in de praktijk gevoerd? Zijn zorgpaden al aangepast? BVN heeft het zorginstituut gevraagd het gebruik van de testen te monitoren en onderzoek mee te laten lopen bij de invoer, draagt bij aan de richtlijnontwikkeling en spreekt met patiënten en zorgverleners over de invoer van de test.
Onderzoek naar communicatie stimuleren: De BVN onderzoeksagenda (link) heeft als één van de zeven aandachtspunten: Communicatie over effecten van behandelingen, bijwerkingen en late gevolgen. Bij de optimale gesprekken rond de diagnose hoort ook optimale voorlichting over de behandeling. De bevindingen van dit onderzoek worden gebruikt bij het stimuleren van onderzoek naar communicatie tijdens de diagnose.
